“মনের নাম মধুমতী, চোখের নাম আয়না…”। সত্যিই কি তাই? অন্তত সবার কি তাই? মন তো আস্তাকুঁড় কিংবা বিষাদের খনিও হতে পারে; হতে পারে অত্যাচারের মন্ত্রণাদাতা অথবা আত্মত্যাগের নেপথ্যাচারী অনুপ্রেরক।
মনোরোগ বলতে সর্বাগ্রে অবসাদ বা ডিপ্রেশনের কথা মনে আসে। কিন্তু অবসাদ হল ভাসমান হিমবাহের আগাটুকু। নিমজ্জিত সিংহভাগ জুড়ে আছে মানসিক বিকৃতি। স্বাভাবিকত্ব থেকে বিচ্যুতিকেই বিকৃতি ধরা যায়। তবে বিচ্যুতির প্রকারভেদ আছে। এক হল বিকার আর অন্যটা বীতস্পৃহা। দুটোকেই অস্বাভাবিকতা বলে ধরা হয়। কিন্তু সমস্যার নিরিখে দেখলে প্রথমটির তুলনায় দ্বিতীয়টি কিছুই না। কারণ বিকৃতি বা বিকারের অধিকারী হয় মূলত পুরুষেরা যারা নিজের যৌনসঙ্গী বা সঙ্গীদের জীবন নরক করে তুলতে পারে। মেয়েরা বিকৃতিগ্রস্ত হয় না তা নয়, তবে তাদের মধ্যে অন্যের ক্ষতি করার প্রবণতা ও ক্ষমতা দুটোই কম। অন্যদিকে যৌন অনীহায় ভোগে মূলত মেয়েরাই। মেয়েদের কাম শীতলতা তার সঙ্গীর বিরক্তি ও ধৈর্যচ্যুতির কারণ ঘটলেও বল প্রযুক্ত সঙ্গমে তেমন বাধা হতে পারে না, যেখানে পুরুষের অনীহা বা অক্ষমতাও যৌন জীবনে ছায়া ফেলতে বাধ্য।
যৌনবিকারের প্রধান সমস্যা হল বিকারগ্রস্ত ব্যক্তির চেয়ে তার পরিপার্শ্ব বা সঙ্গিনী/সঙ্গী বেশি ক্ষতিগ্রস্ত হয়ে থাকে। পুরুষদের বিকৃতি সচরাচর ধর্ষকামী (sadistic) যা অন্যকে কষ্ট দিয়ে আনন্দ পায়। অন্যদিকে নারীর বিকৃতি সচরাচর মর্ষকামী (masochistic) যাতে আত্মনিগ্রহের মধ্যেই আনন্দ খুঁজে নিতে হয়। বর্তমানে বিকৃতির বদলে ব্যবহৃত হচ্ছে গ্রীক শব্দ “Paraphilia” যার অর্থ বিচ্যুত উত্তেজনা।[1] সংজ্ঞানুযায়ী “…experience of intense sexual arousal to atypical objects, situations, or individuals.”[2][3] প্যারাফিলিয়ার উল্টোদিকে আর এক ধরণের বিচ্যুতি আছে যার নাম Sexual Morbidity। বাংলা করলে morbidity-ও বিকৃতি। কিন্তু মানসিক উপসর্গে Sexual Morbidity বোঝায় যৌন নিষ্কৃয়তা বা অনীহাকে যাকে রুগ্নতা রূপে সনাক্ত করা হয়।
যৌন রুগ্নতা (Sexual Morbidity)
ভোগের বিপরীতে নির্বাণ, বিকৃতির বিপরীতে নিবৃত্তি, ইচ্ছার বিপ্রতীপে অনিচ্ছা, কামনার অভাবে অনীহা। যৌনতার বেলা নিষ্কৃয়তা, অক্ষমতা, রুগ্নতাও বলা হয়। আর এই উপসর্গ সচরাচর মেয়েদের মধ্যেই বেশি দেখা যায়। তাই sexual morbidity–র সমান্তরালে স্ত্রীসুলভ রুগ্নতা বা gynecological morbidity কথাটাও ব্যবহৃত হয়। তবে মেয়েদের কাম শীতলতা তার সঙ্গীর পক্ষে বিরক্তি ও ধৈর্যচ্যূতির কারণ ঘটলেও বল প্রযুক্ত সংগমে তেমন বাধা হতে পারে না। নারীর এই যৌন অনীহা বা গাইনোকোলোজিকাল মরবিডিটির কারণ থেকে বোঝা যায়, রোগটা নারীর যত না তার নিজের দৈহিক ও মানসিক স্বাস্থ্যের কারণে, তার চেয়ে অনেক বেশি সামাজিক ও পারিবারিক গঠনতন্ত্রের সৌজন্যে।

১. ক্যান্সার ও যৌন অনীহা (Cancer and Sexual Morbidity):
স্ত্রী রোগ থাকলে তা শরীরে যে যন্ত্রণা ও অস্বস্তি ঘটায় তাতে যৌনতার ইচ্ছা মরে যাওয়াই স্বাভাবিক। দেখা গেছে গাইনোকোলজিকাল ক্যান্সার আক্রান্ত মহিলাদের মধ্যে যৌন অনীহা খুব সাধারণ ব্যাপার যা অনেক সময় রোগমুক্তির পরেও যেতে চায় না।[4][5] সাধারণত ‘মনস্তাত্ত্বিক অভিযোজন’ (psychological adjustment) অভাবে ও জীবন যাপনের গুণমান (quality of life) নিম্ন হলে এই সমস্যা দেখা দেয়। স্তন, জরায়ু, জরায়ুমুখ ও ডিম্বাশয়ে ক্যান্সার হলে ২০%-৪০% রোগীর ক্ষেত্রে মনস্তাত্ত্বিকভাবে মানিয়ে নেওয়া এবং জীবনযাত্রার গুণমান অক্ষুন্ন রাখা মুশকিল হয়ে পড়ে।[6][7][8] এই সংকটকে ‘যন্ত্রণা পরবর্তী চাপের উপসর্গ’ (posttraumatic stress symptoms) বলে মনে করা হয়। যৌন অনিচ্ছা অনেক সময় কেমোথেরাপির একটি পার্শ্ব-প্রতিক্রিয়া বলেও মনে করা হয়। তবে ক্যান্সার রোগিণীর নিজস্ব স্বাস্থ্য সমস্যা হলেও যৌন অনীহা মূলত তার পুরুষ সঙ্গীর সমস্যার কারণ হয়ে দাঁড়ায়। যৌন অনীহা ও অতৃপ্তি থেকে নারীর মানসিক স্বাস্থ্যও ভীষণভাবে ক্ষতিগ্রস্ত হয়।[9][10]
২. পারিবারিক হিংসা ও স্ত্রীসুলভ রুগ্নতা (Domestic violence and Gynecologic Morbidity):
পুরুষ প্রধান সমাজের একটি দূরারোগ্য অসুখ হল পারিবারিক/গার্হস্থ্য হিংসা (domestic violence)র, যার এক তরফা বলি হয় বিশেষ করে বিবাহিত মেয়েরা। এর প্রভাব নারীর স্বাস্থ্য তো বটেই, সন্তান ও পরিবারের মঙ্গলের ওপরেও পড়ে।[11] এর অন্যতম প্রতিক্রিয়া হল নারীর যৌন অনীহা ও অক্ষমতা। বলা বাহুল্য অত্যাচারিত দেহ কামোন্মাদনার বদলে নিষ্কৃতিই চায়। স্বামী যদি যৌন পীড়ন করে তাহলে তো যৌনতা স্ত্রীর কাছে উত্তেজনার বদলে ভীতির কারণ হয়ে দাঁড়ায়। তা ছাড়াও শ্বশুরবাড়িতে অত্যাধিক পরিশ্রম, অনাহার, অপুষ্টি নারীর জীবনযাত্রাকে এমন দুর্ভোগে পরিণত করে যে অন্তত নিজের পুরুষটির কাছে সে কাম শীতলই প্রতিভাত হয়। আবার নারীর কাম শীতলতাও তার জীবনসঙ্গীর রাগ ও অত্যাচার আমন্ত্রণ করে থাকে। ব্যাপারটা চক্রাকারে আবর্তিত হয়। শারীরিক ও যৌন নির্যাতন শুধু যৌন অনীহা নয় জন্ম দিতে পারে বন্ধ্যাত্বের (infertility)।[12]

Photo by Mika Baumeister on Unsplash
বিশ্ব স্বাস্থ্য সংস্থা (WHO) পরিবারিক বা গার্হস্থ্য হিংসা বা domestic violence বলতে শুধু শারীরিক হিংসা নয়, যৌনতার জন্য জবরদস্তি, মারধোরের হুমকি, মানসিক নির্যাতন তথা নানা ধরণের অবরোধ যেমন জন জীবন বা আপনজনদের থেকে বিচ্ছিন্ন করে দেওয়া, স্বাস্থ্য পরিষেবা তথা আর্থিক জোগান বন্ধ করে দেওয়া – এগুলোকেও গণ্য করে।[13][14] WHO -র রিপোর্ট এবং অন্যান্য সমীক্ষা অনুযায়ী –
১. উন্নয়নশীল দেশগুলোতে ১০% থেকে ৬০% নারী তার প্রজননক্ষম বয়সে কোনও না কোনও রকমের গার্হস্থ্য হিংসার শিকার হয়েছে।[15] ২. সব চেয়ে বেশি গার্হস্থ্য হিংসার ঘটনা ঘটে দক্ষিণ এশিয়ার দেশগুলোতে।[16]
৩. গার্হস্থ্য হিংসা নারী ও তার সন্তান উভয়ের স্বাস্থ্যের পক্ষে ক্ষতিকারক।[17]
৪. পারিবারিক হিংসার ফলে মেয়েদের শরীরে ক্ষত ছাড়াও স্থায়ী যন্ত্রণা ও পৌষ্টিকতন্ত্রের সমস্যা যেমন হজমের গোলমাল, কোষ্ঠকাঠিন্য ইত্যাদি হতে পারে।[18] তাছাড়া মানসিক স্বাস্থ্যের তো ক্ষতি হয়ই।[19]
৫. এর ফলে কম ওজনের ও সময়ের পূর্বে শিশুর জন্ম হতে পারে। প্রসবের সময় ও পরে শিশুমৃত্যুর সঙ্গেও গার্হস্থ্য হিংসার সম্পর্ক রয়েছে।[20] জন্মের পর শিশু মৃত্যুর সম্ভাবনাও বেড়ে যায়।[21]
৬. প্রজনন স্বাস্থ্যেরও ক্ষতি হয়। পুরুষদের কনডোম ব্যবহারে অনীহার জন্য গর্ভনিরোধক ওষুধ সেবন করতে হয় মেয়েদের। সেজন্য গা বমি ভাব বা বিপরীতক্রমে অবাঞ্ছিত গর্ভধারণ খুব সাধারণ সমস্যা। [22]
৭. উন্নত দেশেও গার্হস্থ্য হিংসার সঙ্গে গাইনোকোলোজিকাল মরবিডিটির সম্পর্ক ওপঃপ্রোত।[23]
৮. নরওয়েতে ১১৮ জন মহিলার যদৃচ্ছ নমুনা (random sample)-য় দেখা গেছে নিজে থেকে গাইনিকোলোজিকাল মরবিডিটির উপসর্গ জানানো মহিলাদের সংখ্যা যারা শারীরিক ও যৌন নিগ্রহে কথাও স্বীকার করেছে, তাদের প্রায় তিন গুণ।[24] ঘনিষ্ট দোসরদের মধ্যে সমীক্ষা করে দেখা গেছে শারীরিক নির্যাতনের শিকার হওয়া মহিলারা নির্যাতনের শিকার না হওয়া মহিলাদের তুলনায় তলপেটে যন্ত্রণা (pelvic pain)[25] ও সংক্রমণ (pelvic inflammatory disease)[26] – এই দুটি অসুখে ভোগার কথা বেশি জানিয়েছে।
৯. উগান্ডার রাকাই গ্রামে ১৫-১৯ বছর বয়সী মেয়েদের মধ্যে অধ্যয়ন করে দেখা গেছে যাদের প্রথম যৌন সংসর্গ বল প্রয়োগের ফলে হয়েছে বলে জানিয়েছে। তাদের মধ্যে জননাঙ্গের অসুখ ও সংক্রমণ অন্য মেয়েদের তুলনায় বেশি।[27] তাছাড়া HIV ও AIDS সহ অন্যান্য যৌন অসুখও করে থাকে।
১০. গার্হস্থ্য হিংসার সাথে AIDS সহ যৌন রোগ সংক্রমণের সরাসরি যোগ পাওয়া গেছে।[79/28] কারণ যেসব পুরুষেরা হিংসাত্মক আচরণ করে তাদের মধ্যে ঝুঁকিপূর্ণ যৌনতায় রত হওয়ার প্রবণতাও বেশি; যেমন একাধিক যৌনসঙ্গীর সাথে সম্পর্ক বা কনডোম ছাড়া সংসর্গ করা ইত্যাদি। এর ফলে জীবনসঙ্গিনীর মধ্যে রোগ সংক্রামিত করার সম্ভাবনাও বেড়ে যায়।[29]
১১. গার্হস্থ্য হিংসার পেছনে ব্যক্তিমানসের সাথে সাথে সাংস্কৃতিক ও সামাজিক উপাদানগুলোও দায়ী। বহু সমাজেই সামাজিক প্রথা নারীকে যৌনতার ক্ষেত্রে স্বাধীনতা দেয় না এবং তাদের পুরুষদের মর্জিমতো চলতে বাধ্য করে। বলা বাহুল্য বিবাহোত্তর নির্যাতন ও তার ফলে নারীর শারীরিক ও মানসিক সমস্যা সেইসব সমাজে অনেক বেশি, যেখানে সিদ্ধান্ত গ্রহণের ক্ষমতায় প্রবল বৈষম্য আছে।[30]
১২. অন্য একটি পরীক্ষা জানাচ্ছে যেসব মেয়েরা বল প্রয়োগের ফলে যৌনতায় বাধ্য হয় তাদের মধ্যে বেশির ভাগই অল্প বয়সে যৌন অভিজ্ঞতা লাভ করে। এদের মধ্যে একাধিক সঙ্গীর সংখ্যাও বেশি এবং নিরাপদ সংসর্গের জন্য চাপ দেওয়ার ক্ষমতাও থাকে না। সব মিলিয়ে ফলশ্রুতি হল গাইনোকোলোজিকাল মরবিডিটি।[31]
১৩. মানসিক সমস্যায় ভোগা মহিলাদের মধ্যে যৌন রুগ্নতা বেশি দেখা যায়। সুতরাং গার্হস্থ্য হিংসা ও নারীর যৌন অনীহার মধ্যে সম্পর্কের আংশিক ব্যাখ্যা মেলে হিংসার শিকার হওয়া মেয়েদের মধ্যে gynecologic morbidity-র প্রকোপ বেশি থাকার মাধ্যমে।[32]
আসল রোগ ও স্ত্রীরোগসুলভ উপসর্গের মধ্যে গরমিল এবং স্ত্রীরোগের উপসর্গে ভোগা মহিলাদের অধিকতর অবসাদগ্রস্ত হওয়ার ঘটনা থেকে বোঝা যায়, কিছু স্ত্রীরোগসুলভ উপসর্গ আসলে অবসাদ বা ডিপ্রেশনেরই বহিঃপ্রকাশ।[33] স্ত্রী রোগের সঙ্গে ডিপ্রেশনের অনুষঙ্গ মোটামুটি প্রতিষ্ঠিত।

Photo by Sydney Sims on Unsplash
ভারতবর্ষের উত্তরপ্রদেশ স্বাস্থ্য ও অন্যান্য উন্নয়নমূলক এবং নারী উন্নয়নের সূচকে অন্যান্য রাজ্যের তুলনায় অনেকটাই পিছিয়ে (অন্তত ১৯৯৫-৯৬-এ সমীক্ষা কাল পর্যন্ত),[34] পরীক্ষার জন্য তাই এই রাজয়টিকেই বেছে নেন কিছু গবেষকরা। এই রাজ্যে উর্বরতার হার (Fertility rate) ও মৃত্যুর হার (mortality rate) দুটোই বেশি। উর্বরতার হার ৪ যেখানে সারা দেশের গড় হার ২.৯। অন্যদিকে এই রাজ্যে মৃত্যুর হার প্রতি ১০০০ জন্ম পিছু ৮৭ যেখানে দেশের গড় হার প্রতি ১০০০ জন্ম পিছু ৬৮। জন্ম নিয়ন্ত্রণ পদ্ধতি ব্যবহারেও পিছিয়ে এই রাজ্য।[34] মাত্র ২৮% বিবাহিত মহিলা গর্ভ নিরোধের জন্য কোনও উপায় অবলম্বনের কথা জানিয়েছে। নারী শিক্ষার হারও কম।[34]
নারীর রুগ্নতা বা মরবিডিডির জন্য তাই এই প্রদেশটিকেই চয়ন করেন তাঁরা। ১৯৯৫-৯৬ সালে PERFORM System of Indicators Survey সংস্থা উত্তর প্রদেশের বিভিন্ন স্থানে ৩৬৪২ জোড়া স্বামী-স্ত্রীর ওপর একটি সমীক্ষা চালায়। রিপোর্ট পেশ করেন রব স্টিফেনসন (Rob Stephenson), মাইকেল এ. কোয়িং (Michael A. Koenig) ও সইফুদ্দিন আহমেদ (Saifuddin Ahmed)। স্ত্রীদের মধ্যে নানান স্ত্রীরোগের উপসর্গ ও যন্ত্রণাদায়ক সঙ্গমের হদিশ পাওয়া যাখ। দেখা গেছে ৩৭% পুরুষ নিজেরাই স্ত্রীর ওপর বিগত ১২ মাসের মধ্যে শারীরিক ও যৌন নির্যাতন করার কথা স্বীকার করেছে যার মধ্যে ১২% শুধু শারীরিক হিংসা, ১৭% শুধু যৌন হিংসা ও ৯% দু ধরণের নির্যাতনের কথা উল্লেখ করেছে।[12]
উক্ত নমুনায় ৩৪% মহিলা গাইনোকোলোজিকাল মরবিডিটির অন্তত একটি উপসর্গের উল্লেখ করেছে। যারা কোনও রকম হিংসার অভিযোগ করেনি আর যারা যৌন বা শারীরিক বা দু ধরণের হিংসার অভিজ্ঞতাই লাভ করেছে, তাদের মধ্যে স্ত্রীরোগ সংক্রান্ত অক্ষমতার অনুপাত ১.৭:১.৪।[12]
নির্যাতনের তীব্রতার সঙ্গেও মরবিডিটির সম্পর্ক আছে। আবার যারা শুধু শারীরিক নির্যাতনের শিকার হয়েছে তাদের চেয়ে যারা দু ধরণের নিগ্রহের অভিজ্ঞতা লাভ করেছে তাদের মধ্যে স্ত্রীরোগ, কাম শীতলতা ও দুর্বল প্রজনন স্বাস্থ্যের সংখ্যা বেশি। গবেষকরা সিদ্ধান্ত নেন এর পেছনে গার্হস্থ্য হিংসা জনিত শারীরিক ও মানসিক আঘাত, উৎকণ্ঠা এবং যৌন রোগের সংক্রমণ দায়ী। [International Family Planning Perspectives, 2006, 32(4):201–208]।[12]
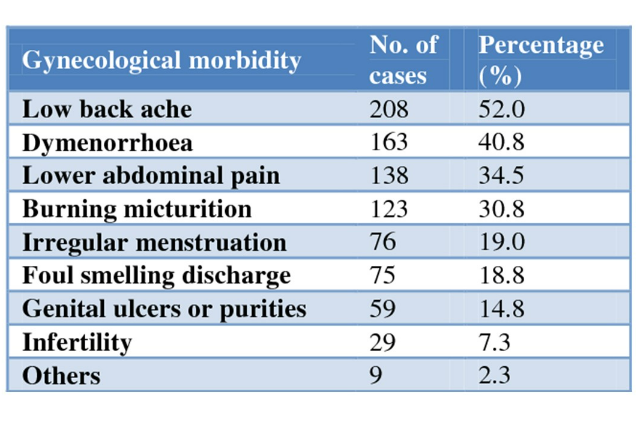
এর মধ্যে কী ধরণের স্ত্রী রোগ ঘটিত সমস্যায় ভোগে মেয়েরা সেগুলো আর বিশদে জানালাম না। সংসর্গের সময় যন্ত্রণা, রক্তপাত এবং অন্য সময় অস্বাভাবিক ক্ষরণ, গন্ধ, চলকুনি, প্রস্রাবে জ্বালা ইত্যাদি অস্বাস্থ্যকর উপসর্গগুলিতে শারীরিক ও যৌন হিংস্রতার শিকার হওয়া মেয়েরা অনেক বেশি মাত্রায় ভোগে। আর এই উপসর্গে শরীর জেরবার থাকলে যৌন স্বাস্থ্য ও ইচ্ছা কোবওটাই থাকার কথা নয়।
এই পরিসংখ্যানটি হিংসার কথা যারা স্বীকার করেছে, তাদের ওপর ভিত্তি করে। অধিকাংশ গার্হস্থ্য হিংসাই মিডিয়া বা সমীক্ষকদের নজরে আনে না অত্যাচারী পুরুষ তথা অত্যাচারিত নারীরা। তাছাড়া যাদের নিয়ে সমীক্ষা করা হয়েছে তারা মূল জনসংখ্যার নিরপেক্ষ প্রতিনিধি না হওয়ার সম্ভাবনাই বেশি। প্রসঙ্গত ভারতের একটা বিশাল জনসংখ্যা মনে করে স্ত্রীকে শর্ত সাপেক্ষে মারধোর করা স্বামীর সঙ্গত অধিকার।
৩. সন্তান প্রসব ও মরবিডিটি (Child birth and Morbidity):
সন্তান প্রসবের ফলে প্রসবিনীর শরীর ও মনে নানা পরিবর্তন আসতে। যেমন অবষাদ, ডিপ্রেশন ও যৌনতায় অনাগ্রহ। মহিলাদের প্রসবোত্তর যৌন আচরণের রিপোর্টগুলো অনেক সময় পাস্পরিক সংহতিহীন। তবে অধিকাংশ সমীক্ষার দাবি গর্ভধারণের সময় মেয়েদের যৌন চাহিদা অনেকটাই কমে যায় যা ফিরে আসে সাধারণত প্রসবের ৫-৮ সপ্তাহের মধ্যে। যতদিন শিশু মায়ের দুধ পান করছে ততদিন মায়ের পুরুষ সংসর্গ অনুচিত - এই ধারণা বহু সমাজেই প্রোথিত। শুক্রাণুকে মনে করা হয় দুধকে দুষিত করতে পারে। সেইসব সমাজে পুরুষের একাধিক বিয়ে হোত এক সময়, যার ফলে সন্তান জন্ম দেওয়ার পর ২-৩ বছরের জন্য মায়েরা বাবাদের উৎপাৎ থেকে নিষ্কৃতি পেত, এ সময়ের মধ্যে পুনরায় গর্ভসঞ্চারের সম্ভাবনাও থাকত না। কিন্তু বর্তমানে বহুর বদলে পুরুষরা সচরাচর একটি বিবাহ করায় এবং আধুনিক গর্ভনিরোধক ব্যবস্থা প্রচলিত হওয়ায় বেশির ভাগ মেয়ে প্রসবের ৩-৬ মাসের মধ্যে সংগম শুরু করে দেয়।
আনজ়াকু (Anzaku and S Mikah) নাইজিরিয়ার মহিলাদের মধ্যে এই ব্যাপারে সমীক্ষা করেন।[35] প্রসবের পর যৌনতায় অসুবিধা হলেও বহু ক্ষেত্রেই মেয়েরা জানায় না বা চিকিৎসার দ্বারস্থ হয় না। সমস্যারগুলোর মধ্যে রয়েছে সামান্য ও গভীর কাল্পনিক অসুখ (superficial and deep dyspareunia), যোনির শুষ্কতা, যোনির আঁটো অনমনীয় ভাব অথবা শিথিলতা ও স্রাব, যৌনতার ইচ্ছা মরে যাওয়া, সংগমের পর রক্তপাত, অস্বস্তি বা চুলকুনি। যেহেতু যৌন সংসর্গের জন্য মেয়েদের সম্মতি বা অংশগ্রহণ তেমন জরুরি মনে করা হয় না, পুরুষ সঙ্গী অনিচ্ছুক দেহেও চাহিদা মেটাতে পারে, তাই এই সমস্যাগুলোর সবকটা খুব একটা গুরুত্ব পায় না বা চিকিৎসার যোগ্য বিবেচিত হয় না। কিন্তু এই জাতীয় প্রসবোত্তর যৌন রুগ্নতা (postpartum sexual morbidity) নারীর জীবনযাত্রার গুণমান, সামাজিক, মানসিক, শারীরিক ও মনস্তাত্ত্বিক সুস্থতার ওপর বিরূপ প্রভাব ফেলে থাকে। আবার প্রসবের পর নিরোধক ছাড়া স্বাভাবিক যৌন জীবনে ফিরে গেলে অবাঞ্ছিত গর্ভসঞ্চারের ঝুঁকিও থেকে যায়, বিশেষত সন্তানকে দুধ পান না করালে। অবাঞ্ছিত গর্ভধারণও নারীর আবেগ ও মানস্তত্ত্বের ওপর বিরূপ প্রভাব ফেলে।
২০১২-র জানু্য়ারি থেকে জুন পর্যন্ত ৩৪০ জন মহিলা যারা ১৪ সপ্তাহের বাচ্চাকে প্রথম পেন্টাভ্যালেন্ট ভ্যাকসিন দেওয়াতে নাইজিরিয়ার জস অঞ্চলের একটি স্বাস্থ্যকেন্দ্রে (University Teaching Hospital, Jos) নিয়ে এসেছিল, তাদের ওপর একটি সমীক্ষা চালানো হয়।[35] হাসপাতালের Human Research and Ethics Committee-এর অনুমোদন ক্রমে এই লিখিত ও মৌখিক প্রশ্নত্তোরের মাধ্যমে তথ্য সংগৃহীত হয়। দেখা গেছে ৬৭.৬% নারী গড় সন্তান জন্মদানের ৮.২ সপ্তাহের মধ্যে যৌন জীবনে ফিরে গেছে, যেখানে ৩৮.২% যায়নি। যারা যায়নি তাদের বেলা অধিকাংশ ক্ষেত্রে জীবনসঙ্গীর অনুপস্থিতি একটা বড় কারণ। নারীর প্রসবোত্তর যৌন সক্রিয়তার পরিসংখ্যানটা নাইজিরিয়া ও উগান্ডার ক্ষেত্রে তুলনীয় যা ঘানা (২৩.৮%) ও জার্মানির (৪৭%) চেয়ে বেশি কিন্তু ইউনাটেড কিংডম (৮৯%) ও মার্কিন যুক্তরাষ্ট্র (৯০%) এদের চেয়ে কম।[35] এই ফারাকটার পেছনে সামাজিক, সাংস্কৃতিক ও ধর্মবিশ্বাস ঘটিত কারণ আছে বলে মনে করা হয়। খ্রীষ্টান মহিলারা জানাচ্ছে যে তারা তাদের স্বামীদের একমাত্র স্ত্রী। এরা প্রসবের পর দ্রূত স্বাভাবিক জীবনে ফিরতে পারে। অর্থনৈতিক অবস্থা ভালো হলে সমস্যা কিছু হলেও তার চিকিৎসার দ্বারা কামেচ্ছা বজায় রাখা হয়। কিন্তু অধিকাংশ মুসলিম মহিলাদের স্বামীকে সপত্নীদের সাথে ভাগ করতে হওয়ায় প্রসবের পর যৌনতায় ফেরার দরকার হয় না, বা উপায় থাকে না।[35] বেশির ভাগ (৭৭.৮%) ক্ষেত্রে পুরুষটির তরফ থেকে চাহিদাই প্রসবোত্তর যৌন সংসর্গের জন্য দায়ী। তবে ১৪.৮% মহিলা নাকি নিজেরাও এ ব্যাপারে এগিয়ে গিয়েছে বলে রিপোর্ট, সম্ভবত এই ভয়ে যে তাদের বরেরা তাদের উপেক্ষা করে অন্যত্র সুখ খুঁজবে।[35] সুতরাং প্রসবের পর মরবিটি তৈরি হওয়া খুব স্বাভাবিক হলেও তা সমাধানের জন্য যত না উপযুক্ত চিকিৎসার উদ্যোগ নেওয়া হয়, পুরুষতান্ত্রিক ব্যবস্থা নিজের জোরেই সেই সমস্যা উপেক্ষা দ্বারা সমাধানের রাস্তা খুঁজে নেয়। সমাজিক প্রথা ও ধর্ম বিশ্বাস কখনও নারীকে সন্তান জন্মের পর সেরে ওঠার সময় দেয়, কখনও পুরুষের চাহিদা মেটাতে তা দেয় না। তার নিজের ইচ্ছা অনিচ্ছা বা সামর্থ্যটা অপ্রাসঙ্গিক থেকে যায়।
পুরুষের যৌন বিকার হোক বা তার নিজের অসুখ – দামটা নারীকেই দিতে হয়। পরিতাপের বিষয়, এর পেছনে যে সামাজিক ও সাংস্কৃতিক কারণগুলো কাজ করে তাদেরও নেপথ্যে রয়েছে প্রকৃতির প্রশ্রয়। নারীকে প্রকৃতিদত্ত এই যন্ত্রণা, বঞ্চনা ও অতৃপ্তিও পুরুষের যথেষ্ট মনে হয় না, আয়োজন করে কঠোরতর অনুশাসন, বিকৃত অপমান, নৃশংস অত্যাচারের। এ পর্যন্ত সমীক্ষক ও বিশেষজ্ঞদের এই আলোচনায় একটা দিক একেবারে উল্লিখিত হয়নি। আফ্রিকা, মধ্য এশিয়ার থেকে ইন্দোনেশিয়ার মতো বহু ইসলামিক দেশে, এমনকি ভারতেও ‘বোহ্রা’ নামে একটি মুসলিম সম্প্রদায়ে মেয়েদের সুন্নত (circumcise) বা খতনার নামে স্পর্শকাতর অংশগুলো কেটে-ছিঁড়ে বা সেলাই দ্বারা রুদ্ধ করে স্ত্রী জননাঙ্গের বিকৃতি ঘটানোই হয় তাদের যৌন সুখানুভূতি এবং কামাবেগ হরণ করে চরিত্র ভালো রাখার উদ্দেশ্যে। জোর করে এই বীভৎস অঙ্গহানি ঘটানোর পর যৌন অক্ষমতা বা রুগ্নতা নিয়ে আর কি অভিযোগের জায়গা থাকতে পারে?
. . .
তথ্যসূত্র:
- Jo Janssen, Diederik F (30 June 2020). "From Libidines nefandæ to sexual perversions". History of Psychiatry. 31 (4): 421–439. doi:10.1177/0957154X20937254. ISSN 0957-154X. PMC 7534020. PMID 32605397.
- "Paraphilic Disorders". Diagnostic and Statistical Manual of Mental Disorders (Fifth ed.). Philadelphia, Pennsylvania: American Psychiatric Publishing. 2013. pp. 685–686.
- Diagnostic and Statistical Manual of Mental Disorders-IV (Text Revision). Vol. 1. Philadelphia, Pennsylvania: American Psychiatric Publishing. 2000. pp. 566–76.
- doi:10.1176/appi.books.9780890423349.
- ISBN 978-0-89042-024-9.
- Gershenson DM, Miller AM, Champion VL, et al. Reproductive and sexual function after platinum-based chemotherapy in long-term ovarian germ cell tumor survivors: a gynecologic oncology group study. J Clin Oncol. 2007;25:2792–2797. [PubMed] [Google Scholar] [Ref list]
- Lindau ST, Gavrilova N, Anderson D. Sexual morbidity in very long term survivors of vaginal and cervical cancer: a comparison to national norms. Gynecol Oncol. 2007;106:413–118. [PMC free article] [PubMed] [Google Scholar] [Ref list]
- Matulonis UA, Kornblith A, Lee H, et al. Long-term adjustment of early-stage ovarian cancer survivors. Int J Gynecol Cancer. 2008;18:1183–1193. [PubMed] [Google Scholar] [Ref list]
- Hodgkinson K, Butow P, Fuchs A, et al. Long-term survival from gynecologic cancer: psychosocial outcomes, supportive care needs and positive outcomes. Gynecol Oncol. 2007;104:381–389. [PubMed] [Google Scholar]
- Li C, Samsioe G, Iosif C. Quality of life in endometrial cancer survivors. Maturitas. 1999;31:227–236. [PubMed] [Google Scholar] 11. Wenzel LB, Donnelly JP, Fowler JM, et al. Resilience, reflection, and residual stress in ovarian cancer survivorship: a Gynecologic Oncology Group study. Psychooncology. 2002;11:142–153. [PubMed] [Google Scholar]
- Ganz PA, Desmond KA, Belin TR, et al. Predictors of sexual health in women after a breast cancer diagnosis. J Clin Oncol. 1999;17:2371–2380. [PubMed] [Google Scholar] [Ref list]
- Ganz PA, Rowland JH, Desmond K, et al. Life after breast cancer: understanding women’s health-related quality of life and sexual functioning. J Clin Oncol. 1998;16:501–514. [PubMed] [Google Scholar] [Ref list]
- Campbell JC, Health consequences of intimate partner violence, Lancet, 2002, 359(9314):1331–1336; Campbell JC, Garcia-Moreno C and Sharps PW, Abuse during pregnancy in industrialize and developing countries, Violence Against Women, 2004, 10(7):770–789; Heise LL, Ellsberg M and Gottemoeller M, Ending violence against women,Population Reports, 1999, Series L, No. 11; Jewkes R et al., Sexual violence, in: Krug EG et al., eds., World Report on Violence and Health, Geneva: World Health Organization (WHO), 2002, pp. 147–174; Heise LL, Pitanguy J and Germain A, Violence against women: the hidden health burden, World Bank Discussion Paper, Washington, DC, USA: World Bank, 1994, No. 255; and Heise LL et al., Violence against women: a neglected public health issue in less developed countries, Social Science & Medicine, 1994, 39(9):1165–1179.
- Domestic Violence and Symptoms of Gynecologic Morbidity Among Women in North India, By Rob Stephenson, Michael A. Koenig and Saifuddin Ahmed https://www.guttmacher.org
- Violence against women https://www.who.int Declaration on the elimination of violence against women. New York : UN, 1993.
- Krug EG et al., 2002, op. cit. (see reference 1); and WHO, Violence Against Women, Geneva: WHO, 1997.
- Heise LL, Ellsberg M and Gottemoeller M, 1999, op. cit. (see reference 1); Krug EG et al., 2002, op. cit. (see reference 1); and Watts C and Zimmerman C, Violence against women: global scope and magnitude, Lancet, 2002, 359(9313):1232–1237.
- Jejeebhoy SJ and Cook RJ, State accountability for wife-beating: the Indian challenge, Lancet, 1997, 349(Suppl. 1):10–12; Martin SL et al., Domestic violence in northern India, American Journal of Epidemiology, 1999, 150(4):417–426; Koenig MA et al., Individual and community-level determinants of domestic violence in rural Bangladesh, Demography, 2003, 40(2):269–288;
- EVALUATION Project, Uttar Pradesh: Male Reproductive Health Survey, 1995–1996, Chapel Hill, NC: Carolina Population Center, 1997; and Kishor S and Johnson K, Profiling Domestic Violence: A Multi-Country Study, Calverton, MD, USA: ORC Macro, 2004.
- Heise LL, Pitanguy J and Germain A, 1994, op. cit. (see reference 1); Krug EG et al., 2002, op. cit. (see reference 1); Moore M, Reproductive health and intimate partner violence, Family Planning Perspectives, 1999, 31(6):302–306; and Campbell JC et al., Intimate partner violence and physical health consequences in a sample of female HMO enrollees, Archives of Internal Medicine, 2005, 162(10):1157–1163Campbell JC, 2002, op. cit. (see reference 64).
- Kumar S et al., Domestic violence and its mental health correlates in Indian women, British Journal of Psychiatry,2005, 187(1):62–67; and Patel V et al., Why do women complain of vaginal discharge? a population survey of infectious and psychosocial risk factors in a South Asian community, International Journal of Epidemiology, 2005 34(4):853–862.
- Cokkinides VE et al., Physical violence during pregnancy: maternal complications and birth outcomes, Obstetrics & Gynecology, 1999, 93(5):661–666; and Murphy CC et al., Abuse: a risk factor for low birth weight? a systematic review and meta-analysis, Canadian Medical Association Journal, 2001, 164(11):1567–1572.
- Jejeebhoy SJ, Associations between wife-beating and fetal and infant death: impressions from a survey in rural India, Studies in Family Planning, 1998, 29(3):300–308; and Ahmed S, Koenig MA and Stephenson R, Effects of domestic violence on perinatal and early childhood mortality: evidence from north India, American Journal of Public Health, 2006, 96(8):1423–1428.
- Kalichman SC et al., Sexual coercion, domestic violence, and negotiating condom use among low-income African-American women, Journal of Women's Health, 1998, 7(3):371–378; Gazmararian JA et al., The relationship between pregnancy intendedness and physical violence in mothers of newborns, Obstetrics & Gynecology, 1995, 85(6):1031–1038; Pallito CC and O'Campo P, The relationship between intimate partner violence and unintended pregnancy: analysis of a national sample from Colombia, International Family Planning Perspectives, 2004, 30(4):165– 173; and Pallito CC and O'Campo P, Community level effects of gender inequality on intimate partner violence and unintended pregnancy in Colombia: testing the feminist perspective, Social Science & Medicine, 2005, 60(10):2205–2216.
- Schei B and Bakketeig LS, Gynaecological impact of sexual and physical abuse by spouse. a study of a random sample of Norwegian women, British Journal of Obstetrics and Gynaecology, 1989, 96(12):1379–1383; Schei B, Psycho-social factors in pelvic pain: a controlled study of women living in physically abusive relationships, Acta Obstetricia et Gynecologica Scandinavica, 1990, 69(1):67–71; Schei B, Physically abusive spouse—a risk factor of pelvic inflammatory disease? Scandinavian Journal of Primary Health Care, 1991, 9(1):41–45; Koss MP, Koss PG and Woodruff WJ, Deleterious effects of criminal victimization on women's health and medical utilization, Archives of Internal Medicine, 1991, 151(2): 342–347; and Collett BJ et al., A comparative study of women with chronic pelvic pain, chronic nonpelvic pain and those with no history of pain attending general practitioners, British Journal of Obstetrics and Gynaecology, 1998, 105(1):87–92.
- Schei B and Bakketeig LS, 1989, op. cit. (see reference 23).
- Schei B, 1990, op. cit. (see reference 23).
- 77 Schei B, 1991, op. cit. (see reference 23)
- 78. Koenig MA et al., Coerced first intercourse and reproductive health among adolescent women in Rakai, Uganda,International Family Planning Perspectives, 2004, 30(4):156–163.
- 79 Martin SL et al., Sexual behaviors and reproductive health outcomes: associations with wife abuse in India,Journal of the American Medical Association, 1999, 282(20):1967–1972; and Champion JD et al., Minority women with sexually transmitted diseases: sexual abuse and risk for pelvic inflammatory disease, Research in Nursing & Health, 2001, 24(1): 38–43. 20. Maman S et al., HIV-positive women report more lifetime partner violence: findings from a voluntary counseling and testing clinic in Dar es Salaam, Tanzania, American Journal of Public Health, 2002, 92(8): 1331–1337; Dunkle KL et al., Gender-based violence, relationship power, and risk of HIV infection in women attending antenatal clinics in South Africa, Lancet, 2004, 363(9419):1415–1421; and Koenig MA et al., Coercive sex and HIV risk among young women in Rakai, Uganda, unpublished paper, Bloomberg School of Public Health, Johns Hopkins University, Baltimore, MD, USA, 2005.
- Moore M, 1999, op. cit. (see reference 5); and Garcia-Moreno C and Watts C, Violence against women: its importance for HIV/AIDS prevention, AIDS, 2000, 14(Suppl. 3):S253–S265.
- Watts C, Ndlovu M and Keogh E, The Magnitude and Health Consequences of Violence Against Women in Zimbabwe, Musasa Project, Harare, Zimbabwe, 1997; and Wood K and Jewkes R, Violence, rape, and sexual coercion: everyday love in a South African township, Gender and Development, 1997, 5(2):41–46.
- Moore M, 1999, op. cit. (see reference 5); Martin SL et al., 1999, op. cit. (see reference 19); Maman S et al., The intersections of HIV and violence: directions for future research and interventions, Social Science & Medicine, 2000, 50(4):459–478; and Campbell JC, 2002, op. cit. (see reference 1).
- Schei B and Bakketeig LS, 1989, op. cit. (see reference 11); and Byrne P, Psychiatric morbidity in a gynaecological clinic: an epidemiological survey, British Journal of Psychiatry, 1984, 144(1):28–34.
- Patel V and Oomman N, Mental health matters, too: gynaecological symptoms and depression in South Asia,Reproductive Health Matters, 1999, 7(14):30–38.
- International Institute for Population Sciences (IIPS) and ORC Macro, National Family Health Survey (NFHS-2), 1998-99, Mumbai, India: IIPS, 2000.
- Postpartum Resumption of Sexual Activity, Sexual Morbidity and Use of Modern Contraceptives Among Nigerian Women in Jos. AS Anzaku and S Mikah. 2012. Archived pubmedcentralcanada.ca